I kliniske retningslinjer, nasjonalt som internasjonalt, anbefales klinikeren å gjøre en vurdering av nakken hos pasienten med skuldersmerter. Noen klinikere mener at opptil 40% av skulderpasientene har plager som opprinnelig stammer fra nakken. Men hvordan er egentlig forskningen på dette området? Og hvordan ser en slik screening ut?
Skuldersmerter er en av de vanligste muskelskjelettplagene med en prevalens estimert til mellom 7 og 26% og subakromielle skuldersmerter (SASS) blir ansett som den vanligste undergruppen av skulderplager [1,2]. Med sin høye prevalens har subakromielle skuldersmerter vært forsket svært mye på de siste 50 årene. På tross av dette vedvarer mange myter, misoppfatninger og feilinformasjon [3,4]. Ikke minst er det fortsatt betydelige hull i vår kunnskap og forståelse om skulderplager. De senere år har store studier som FIMPACT [5] og CSAW [6,7] økt kontroversene rundt det historiske begrepet «impingement», og de fleste forskerne har nå gått vekk i fra å bruke dette begrepet, da det i liten grad forklarer symptomene vi ser i klinisk praksis. Allikevel forstår vi overraskende lite av patoetiologien og patofysiologien ved skuldersmerter. Det er stor grad av usikkerhet rundt terminologi, korrekt diagnose og ikke minst adekvat behandling. Eksempelvis benyttes fortsatt en myriade av forskjellige formuleringer for å beskrive subakromielle skuldersmerter, herunder rotatorcuff tendinopati, rotatorcuff relaterter skuldersmerter, subakromielt impingement, subakromielt smertesyndrom og ikke-spesifikke skuldersmerter.
Selve skulderundersøkelsen er også gjenstand for mye kontroverser og debatt [8,9]. Det er godt kjent at mange av de kliniske testene som er beskrevet å teste en «spesifikk struktur» ikke klarer å isolere strukturer i en kompleks skulder hvor sener overlapper, bursaer blir strukket og komprimert og leddkapsler blir påvirket, uansett hva slags bevegelse du gjør. For å øke frustrasjonen kommer nakkerelaterte skuldersmerter inn som et forvirrende element. Noen hevder at en stor andel skulderpasienter har smerter som er primært fra nakken, men de tilbyr få eller ingen måter å bekrefte dette på. Noen kliniske presentasjoner er klarere; for eksempel cervikal radikulopati som følge av en skiveprolaps i cervikalcolumna. Mens andre igjen er mer diffuse, som for eksempel forskjellige presentasjoner av thoracic outlet syndrom (inkludert plexus brachialis affeksjoner, venøse og arterielle problemstillinger, diverse perifere nevropatier osv.). Ytterligere har man de enda mer diffuse, men kanskje enda mer vanlige «hverdagspasientene» med nakke og skuldersmerter, som har biomekaniske problemstillinger relatert til nakke av større eller mindre karakter. Her har man enda mindre hard viten å støtte seg på i sin resonnering. Nakkerelaterte skuldersmerter er med andre ord helt tydelig noe klinikeren må være obs på, men spørsmålet blir hvordan man skal velge å møte disse problemstillingene på en pragmatisk måte i møtet med pasienten.
Nakkescreening – hvordan?
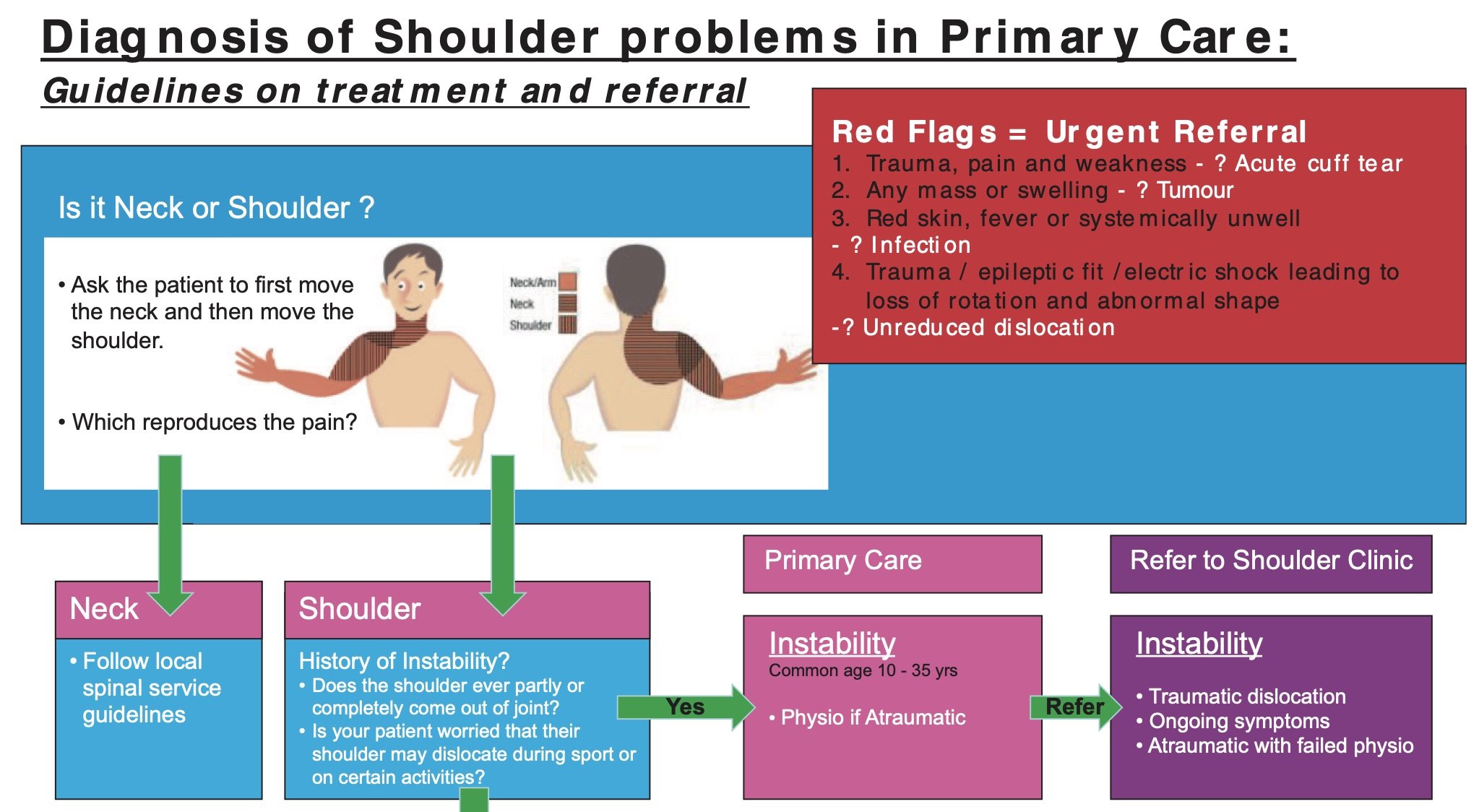
Bilde 1 – BESS/BOA retningslinjen viser hvordan klinikeren anbefales å begynne med nakken i skulderundersøkelsen
På bildet ser man en algoritme fra British Elbow and Shoulder Society [10]. Her anbefales klinikeren å vurdere nakkerelatert skuldersmerte først. Fremgangsmåten er pragmatisk og enkel: beveg nakken – så beveger du skulderen. Hva gjør vondt og hvor gjør det vondt? Dette kan kanskje virke for enkelt, men i mangelen på klar konsensus og tydelige forskningsanbefalinger, så er det enkle ofte det beste. En nylig publisert gjennomgang av litteraturen viste at det foreligger svært liten forskning på nakkerelaterte skuldersmerter [11]. De aller fleste studiene rapporterer på klare radikulopatisymptomer og/eller strålesmerter i armene, og nesten ingen studier ser spesifikt på isolerte skuldersmerter som stammer fra nakken. Allikevel rapporterer eksempelvis Rosedale at 40% av pasienter med isolerte ekstremitetsplager responderer favorabelt på et MDT regime rettet mot columna [12]. Med andre ord vil mange klinikere oppleve en klar og tydelig link mellom nakke og skulderplager, men når dette skal forstås og videreformidles objektivt, har vi få eller ingen klare holdepunkter å forholde oss til. I mangelen på en strukturert undersøkelsesalgoritme, må klinikeren forholde seg pragmatisk til denne tilnærmingen. Det kan derfor være en støtte i å se hva andre kolleger allerede gjør. I 2019 distribuerte Tom Walker og kolleger et spørreskjema på sosiale medier hvor de undersøkte hvordan klinikere forholdt seg til nakkerelaterte skuldersmerter [13]. Totalt 918 klinikere, primært fysioterapeuter, svarte på spørreskjemaet. Nesten 50% var fra Storbritannia, 10% fra USA, 7% fra Australia, 5% fra New Zealand. De resterende var jevnt spredt utover Europa og resten av verden. 38% av de spurte hadde mer enn 15 års yrkeserfaring. 13% hadde arbeidet i 3-5 år, 19% i 6-10 år og 17% i 11-15 år. Ca. Halvparten av de spurte hadde spesiell klinisk interesse for skulder.
De ble spurt om å uttale seg om en bestemt case:
«En 39 år gammel advokat presenterer seg med en 3-måneders sykehistorie med anterolaterale skuldersmerter, som utviklet seg i løpet av en 2 ukers fjellklatreferie. Symptomene hennes er intermitterende, og forverres av bevegelser over hodehøyde og når hun ligger på den smertefulle siden. De lindres av hvile og reseptfrie smertestillende. Ved undersøkelse er observasjon upåfallende. Hun har fri bevegelse i alle retninger i skulderen, men smerter over 70 grader i fleksjon og abduksjon. Hun har ikke noe tap i passivt bevegelsesutslag. Styrke er stort sett bra, men isometrisk motstandstesting er smertefullt. Hun er ellers frisk og viser en upåfallende øvrig sykehistorie.»
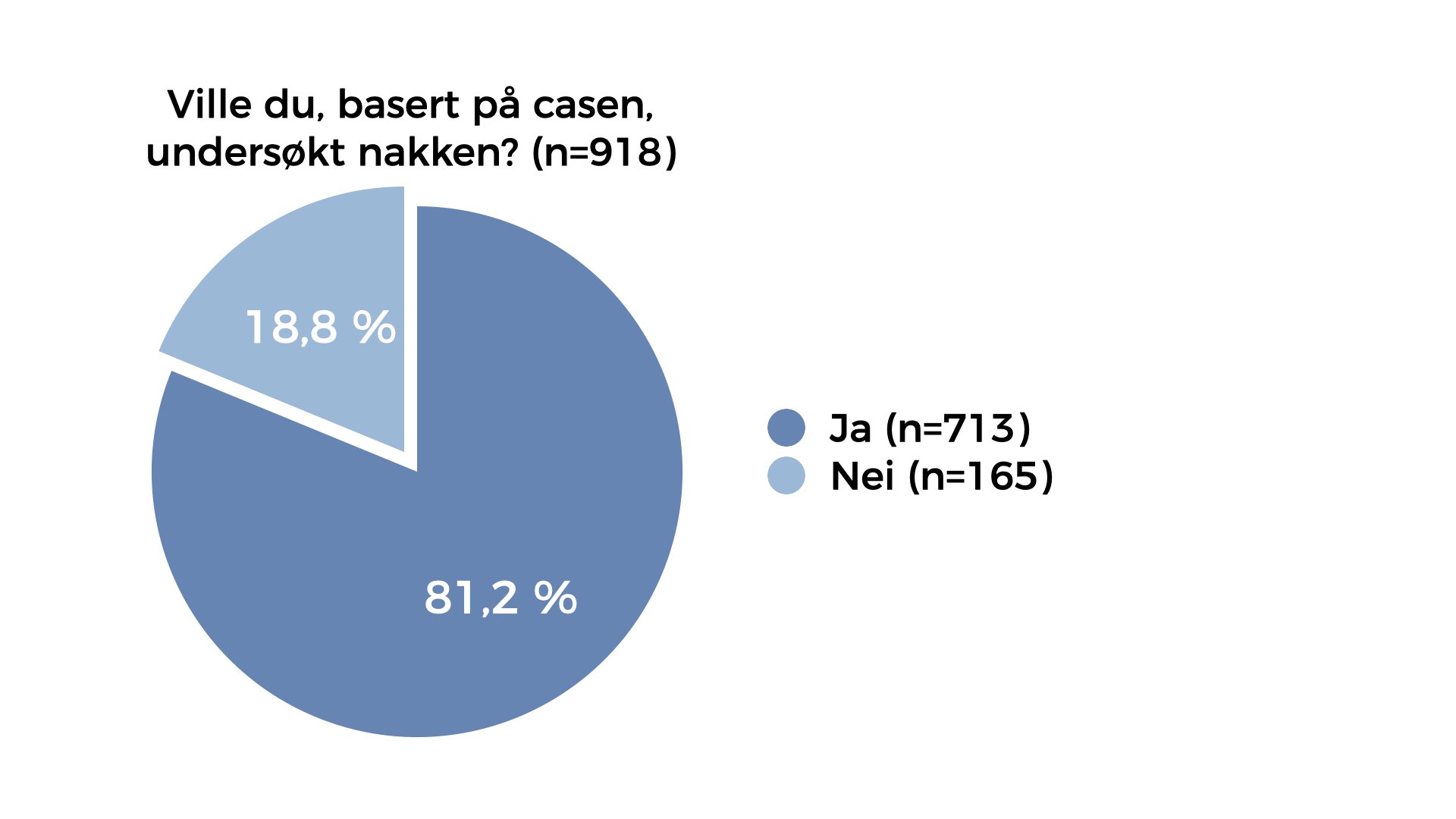
Basert på denne casen skulle deltagerne besvare forskjellige spørsmål. Over 80% ville undersøkt nakken basert på den beskrevne casen. Av de som ikke ville undersøkt nakken (n=165) basert på casen alene, ville gjort det på andre indikasjoner; nakkesmerter (n=153), nakke og skuldersmerter (n=153), diffus overekstremitetssmerte (n=142), nevropatiske symptomer (n=161) og reproduksjon av skuldersmerte ved nakkebevegelse (n=159). 50% av de spurte ville gjennomført isometrisk motstandstesting av nakkebevegelser og nesten 80% ville utført nevrologisk screening, hvor av palpasjon av nakken og Spurling test ble beskrevet som de hyppigste undersøkelsesmetodene. Kun 22% av de spurte ville utført bildediagnostikk basert på casen alene. Det er interessant at så mange svarer at de ville utført nevrologisk screening basert på casen alene, og likevel angir palpasjon som en av de hyppigste leddene i en slik undersøkelse. En god, nevrologisk screening bør som et minimum inneholde vurdering av sensibilitet, muskelkraft og reflekstesting, i henhold til retningslinjene på feltet. Samtidig er det ikke klart hvorfor så mange svarer at de vil utføre en nevrologisk screening basert på de sparsomme funnene uten klare, nevrologiske karakteristika.
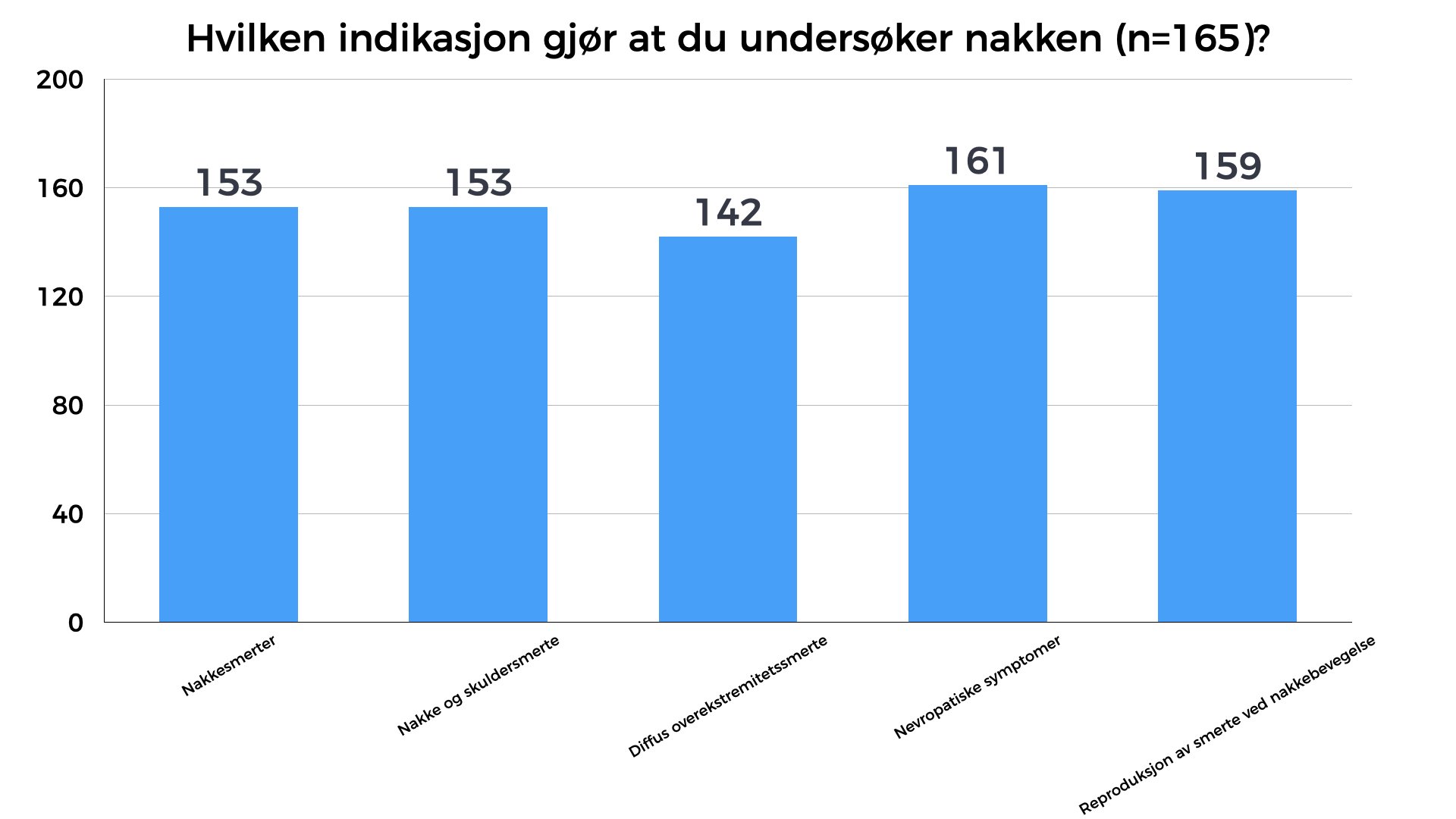
Bilde 3 – Av de som ikke undersøker nakken alene på grunn av casen, oppgir disse grunnene for valg av nakkeundersøkelse.
Kliniske betraktninger
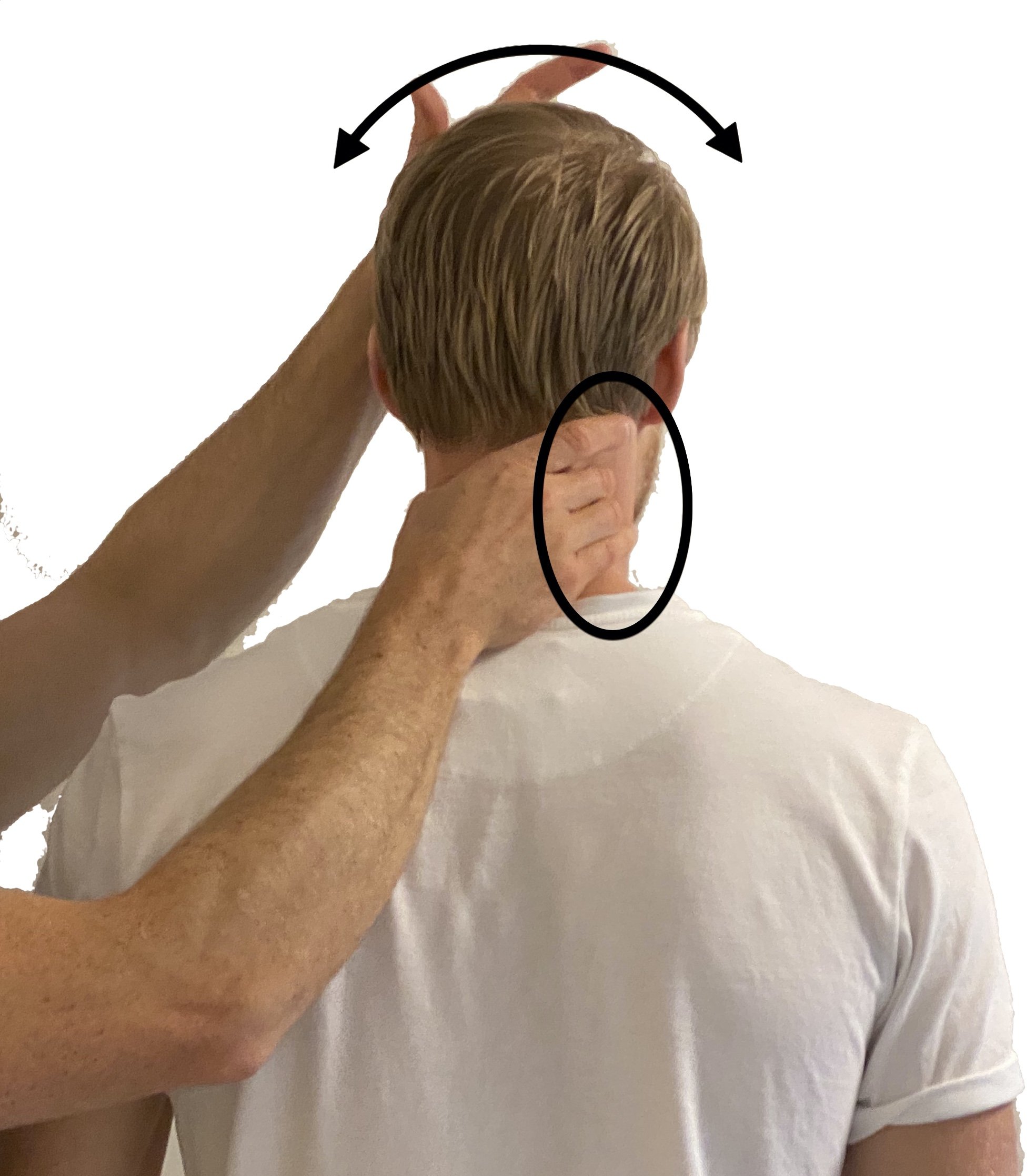
Basert på litteraturen i 2020 er det vanskelig å komme med kategoriske anbefalinger til hvordan klinikeren skal forholde seg til nakkerelaterte skuldersmerter. Nylige gjennomganger av litteraturen viser at vi har få konkrete holdepunkter å forholde oss til i resonneringen rundt disse plagene. Et nylig publisert spørreskjema viser også at det er stor variasjon i hvordan klinikere forholder seg til disse presentasjonene. Klinikeren anbefales å vurdere nakken som delaktig i det totale symptombildet ved skulderplager, og basert på litteraturen og forskningen som foreligger kan klinikeren bruke bevegelighetsundersøkelse (bilde 4), motstandstesting, palpasjon (bilde 5) og generelle prinsipper fra nevrologisk screening (bilde 6 og 7). Som alltid må klinikeren gjøre selvstendige vurderinger og uten klare vitenskapelige svar er den nakkerelaterte delen av skulderundersøkelsen dessverre mangelfull og uklar.

Bilde 4 – Bevegelighetsundersøkelse av nakke inneholder fleksjon, ekstensjon, lateral fleksjon og rotasjon. Reproduserer disse symptomene i skulderen?
Bilde 6 – I en god nevrologisk screening bør det være elementer av reflekstesting, sensibilitetstesting og test av muskelkraft i identifikasjonsmuskulatur

Bilde 7 – Spurling test eller foraminal kompresjon hører hjemme i en nevrologisk screening av nakke- og skulderpasienten
REFERANSER:
- Luime, J.J., et al.: Prevalence and incidence of shoulder pain in the general population; a systematic review. Scand J Rheumatol, 2004. 33(2): p. 73-81.
- Littlewood, C., et al.: Epidemiology of Rotator Cuff Tendinopathy: A Systematic Review. Shoulder & Elbow, 2017. 5(4): p. 256-265.
- Cuff, A., et al.: Subacromial impingement syndrome – What does this mean to and for the patient? A qualitative study. Musculoskeletal Science and Practice, 2018. 33: p. 24-28.
- Littlewood, C., et al.: How should clinicians integrate the findings ofThe Lancet’s 2018 placebo-controlled subacromial decompression trial into clinical practice? British Journal of Sports Medicine, 2018.
- Paavola, M., et al.: Subacromial decompression versus diagnostic arthroscopy for shoulder impingement: randomised, placebo surgery controlled clinical trial. BMJ, 2018. 362: p. k2860.
- Beard, D.: Arthroscopic subacromial decompression for subacromial shoulder pain (CSAW): a multicentre, pragmatic, parallel group, placebo-controlled, three-group, randomised surgical trial. The Lancet, 2017.
- Beard, D.J., et al.: Can Shoulder Arthroscopy Work (CSAW). https://clinicaltrials.gov/ct2/show/NCT01623011, 2015.
- Salamh, P., et al.: It Is Time to Put Special Tests for Rotator Cuff–Related Shoulder Pain out to Pasture. Journal of Orthopaedic & Sports Physical Therapy, 2020. 50(5): p. 222-225.
- Hegedus, E.J., et al.: Orthopaedic special tests and diagnostic accuracy studies: house wine served in very cheap containers. British Journal of Sports Medicine, 2017.
- Kulkarni, R., et al.: Subacromial shoulder pain. Shoulder Elbow, 2015. 7(2): p. 135-43.
- Walker, T., et al.: Screening of the cervical spine in subacromial shoulder pain: A systematic review. Shoulder Elbow, 2019. 11(4): p. 305-315.
- Rosedale, R., et al.: A study exploring the prevalence of Extremity Pain of Spinal Source (EXPOSS). J Man Manip Ther, 2019: p. 1-9.
- Walker, T., et al.: Examination of the neck when a patient complains of shoulder pain: a global survey of current practice (2019). Musculoskeletal Care, 2020.
Denne artikkelen ble også publisert i Fysioterapi i Privat Praksis nr. 3 (2020).