Traumatisk skade på AC-leddet er en av de hyppigste skadene i idretten. Hva skjer og hvordan hjelper man spilleren tilbake etter en AC-leddsskade?
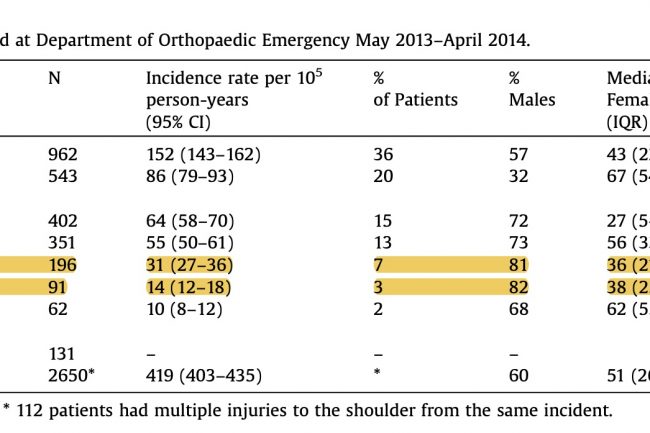
I en studie fra Oslo Skadelegevakt fra 2018 ble det undersøkt 2650 akutte skulderskader [1]. Av disse var 196 AC-leddskontusjoner (7%) og 91 (3%) var AC-leddsdislokasjoner. Til sammenligning var de hyppigste akutte skulderskadene glenohumerale kontusjoner (n=962) og proksimale humerusfrakturer (n=543). AC-leddsskadene står altså for om lag 10% av de akutte skulderskadene og >80% av skadene rammer menn. Det er hovedsakelig yngre pasienter som pådrar seg skader i AC-leddet, med en medianalder på rundt 30 år. Skadene er spesielt hyppig i kontaktidretter, og i litteraturen er det beskrevet at opptil 40-50% av akutte skulderskader i idretten er AC-leddsskade [2].
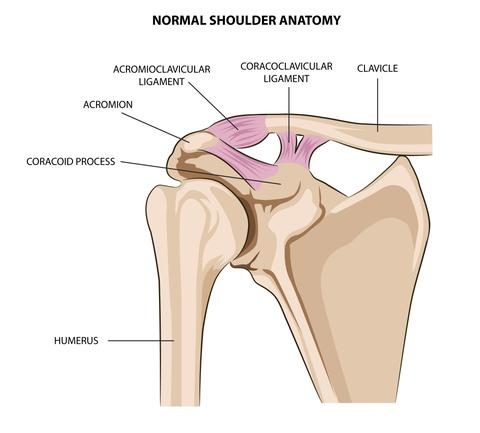
AC-anatomi
I motsetning til mange andre ledd i kroppen har AC-leddet mindre dynamisk stabilitet fra muskulatur. Dette betyr naturligvis at man er desto mer avhengig av de passive strukturene som stabiliserer leddet. AC-leddet består av en leddkapsel, med intraartikulær synovium og leddbrusk på acromion og clavicula. Det er også beskrevet en menisklignende diskus som fungerer som en støtpute i leddet. Det acromioclaviculære ligamentet skaper horisontal stabilitet i leddet. CC-ligamentene (coracoclaviculærligamenter) består av to separate leddbånd, et trapezoid og et conoidleddbånd og sørger for vertikal stabilitet i leddet. Avstanden fra superiore del av coracoid til inferiore del av clavicula betegnes som CC-avstanden, og er normalt <12mm. Man har også et ligament fra coracoid til acromion (CA-ligament), men dette ligamentet bidrar ikke til stabilitet i AC-leddet. I stedet benyttes dette ligamentet kirurgisk til å stabilisere AC-leddet ved an alvorlig skade hvor det er indikasjon for kirurgi. Se for øvrig bilde for oversikt over anatomien.
Klassifikasjon av AC-leddsskader
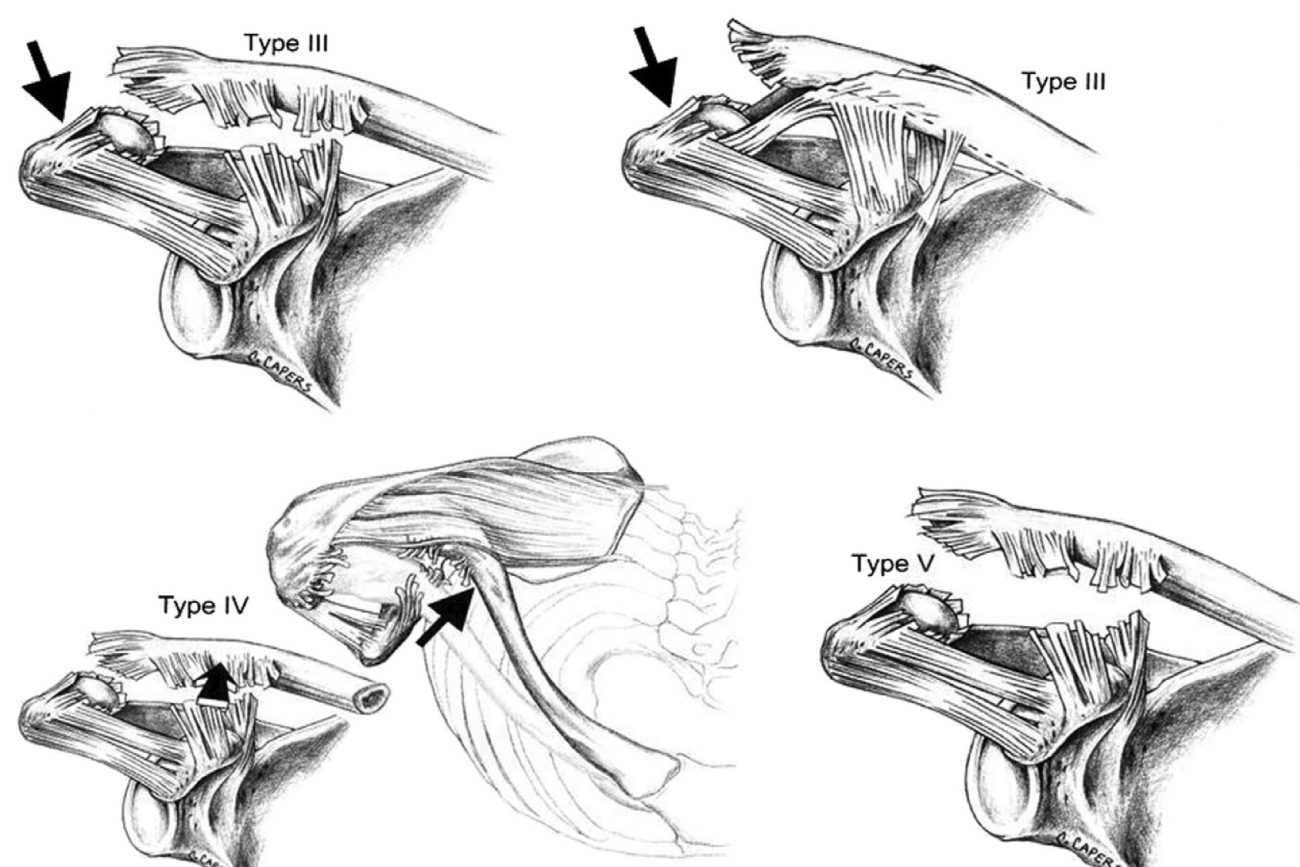
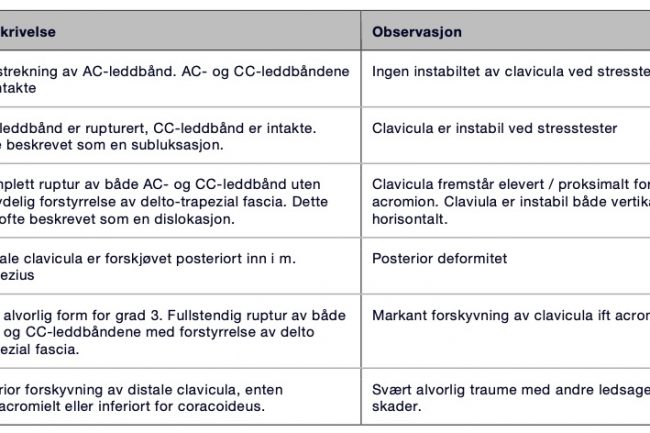
Klassifikasjonen av AC-ledd hviler i stor grad på historisk bagasje fra Rockwood som ble beskrevet i [3]. Denne klassifikasjonen kategoriserer traumatiske AC-leddsskader i 6 trinn, grad 1 til 6, basert på de radiologiske funnene på et røntgenbilde. De hyppigste skadene er også de minst alvorlige, grad 1-2. Grad 1 beskrives som en kontusjon av skulder, som i praksis betyr en forstrekning av AC-ligamentet og intakte CC-ligamenter. Dette vil også fremstå som en normal og upåfallende skulder på et røntgenbilde. Grad 2 beskrives som en full ruptur av AC-ligamentet, og en forstrekning av CC-ligamentene. Dette medfører ofte en minimal proksimal forskyvning av clavicula i forhold til acromion. Grad 3 forekommer hyppig, men dog sjeldnere enn grad 1-2. Ved grad 3 får man komplett ruptur av både AC- og CC-ligamenter, og distale clavicula vil fremstå betydelig elevert i forhold til acromion. CC-distansen vil kunne være betydelig forskjøvet. Grad 4, 5 og 6 er ‘high-grade’ skader, forekommer sjeldnere, men med større strukturelle forandringer. Se for øvrig tabell under og tilhørende bilder.
Premisset for klassifikasjonen er at grad av skade direkte korrelerer med det bildediagnostiske funnet: desto større traume – desto større grad av dislokasjon – desto større indikasjon for kirurgisk intervensjon. Selv om dette premisset i utgangspunktet virker logisk, er det paradoksalt nok lite dekning for dette i litteraturen [4].
Hvordan er sammenhengen mellom klassifikasjonen og symptomer?
I 2018 ble det publisert en retrospektiv analyse som undersøkte hvordan de forskjellige subgruppene av AC-leddsskade fremstod ved undersøkelse 2 uker etter traume [5]. Undersøkelsen la det følgende logiske premisset til grunn; man vil forvente høyere grad av smerte og funksjonelle problemstillinger ved høyere grad av traume. Man gjorde en analyse av 77 pasienter, hvorav 88% prosent var menn. 44% var profesjonelle idrettsutøvere. Gjennomsnittlig alder var 32 år. 17 pasienter hadde lav-gradig skade (grad 1-2), 35 pasienter hadde grad 3, 13 hadde grad 4 og 12 hadde grad 5. Gjennomsnittstiden fra traume til hevendelse og inklusjon i studiet var 2 uker.
Funnene i studien var overraskende: man fant forsvinnende små forskjeller i undergruppene ved smerterapportering, styrke og i spørreskjemaer som avdekker skulderfunksjon (Constant og Oxford Score). Med andre ord rapporterte pasientene, uavhengig av skadegrad, relativt like symptomer på tvers av kohorten på 77 pasienter. Dette skaper flere, viktige problemstillinger som må diskuteres.
Dersom reliabiliteten til klassifikasjonssystemet i seg selv er dårlig, bør i det minste subgrupperingen medføre at har tydelige forskjeller i gruppene. Forskningen viser at dette ikke er tilfelle og at de klassiske subgruppene har overlappende symptomer og funksjonsnivå. Dette medfører at klassifikasjonsverktøyet, som ikke tar hensyn til pasientens subjektive opplevelse eller krav til skulderfunksjon, fremstår som et lite verdifullt verktøy i kartleggingen og informeringen om veien videre for den enkelte pasient.
Pasientpresentasjonen
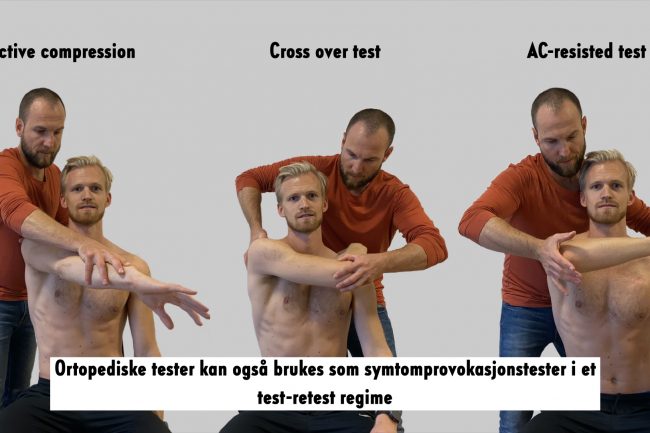
Pasienten med en akutt AC-leddsskade vil typisk henvende seg med en smerte i skulderen etter et traume. Pasienten er som oftest en ung mann i tyve-årene og idrettsaktiv. Traumemekanismen kan være veldig varierende, men vil typisk innebære relativt store krefter direkte inn mot skulderen. En klassiker er takling, for eksempel hockeyspiller inn mot vantet, hvor man treffer skulderen direkte lateralt til medialt og får en kompresjon av AC-leddet med eller uten glidning av leddflatene. Smertene vil vanligvis være lokalisert rundt toppen av skulderen, relativt lokalt til AC-leddet, og vil kunne stråle oppover mot nakken. I motsetning til subakromielle plager, vil AC-leddssmerter sjelden stråle nedover i overarm mot albue. Avhengig av energien i traumet, vil man kunne observere assymmetri av AC-leddet med en forskyvning av clavicula i forhold til acromion og med ledsagende hevelse over leddet. Dersom traumet er helt ferskt, vil pasienten typisk henvende seg med armen hvilende inntil kroppen i internrotasjon, eventuelt fiksert med en form for fatle. Tidlig i forløpet vil pasienten rapportere mindre smerter i denne stillingen, men markant smerteforverring ved bruk av armen ut fra kroppen. Normalt vil man ha sterkt redusert bevegelighet i fleksjon, abduksjon, utoverrotasjon og adduksjon. Etter den initielle fasen (ca. 1 uke), vil pasienten oppleve gradvis bedre bevegelighet i skulderleddet. Normalt vil pasienten rapportere så kalt «high arc pain», som betyr progressivt økende smerter desto høyere opp mot elevasjon man kommer. Den verste bevegelsen er vanligvis adduksjon over midtlinjen, som blir progressivt verre desto lenger man trekker armen inn i adduksjon. Av kliniske tester anbefales et test-cluster på tre tester; Active compression, Cross over test og AC-resisted (se bilder). Etter hvert som tiden går vil de fleste oppleve betydelig bedring i aktivt bevegelsesutslag og de funksjonelle begrensningene vil bli en større og viktigere del av konsultasjonen. Vanligvis vil pressøvelser av typen push-ups, benkpress, flies og militærpress være typiske triggere. Øvelser som pull-ups og roing vil også kunne medføre problemer grunnet kompresjon av AC-leddet i disse stillingene.
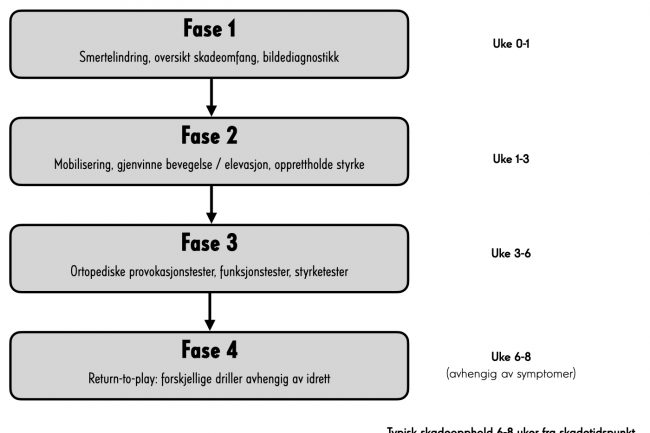
Veien tilbake
Pasientens retur til idrett eller funksjonelt hverdagsliv kan deles inn i noen grove faser. Fase 1 omhandler akutt håndtering av skaden med smertelindring og oversikt over skadens omfang som det primære. Fase 2 har fokus på mobilisering og gjenvinnelse av normalt bevegelsesutslag, smertekontroll og vedlikeholdelse av styrken rundt skulderen som helhet. I denne fasen er det viktig at pasienten opprettholder muskulær kraft i de stillingene som fortsatt er mulig å bruke smertefritt, slik at man unngår unødvendig funksjonstap og/eller muskelsvinn i skulderen generelt. Samtidig er det i denne fasen naturligvis viktig med hyppig aktiv mobilisering for å gjenvinne normal bevegelighet så raskt som mulig. I denne fasen tillates typisk lite bevegelse i skulderhøyde, slik at vedlikeholdstrening bør fokuseres rundt nøytralstilling og opp mot smertegrense. Typiske eksempler kan være rotasjonstrening i stående og liggende, lav roing med strikk, isometriske kontraksjoner opp dit bevegelsen håndteres uten forverring i symptomer.
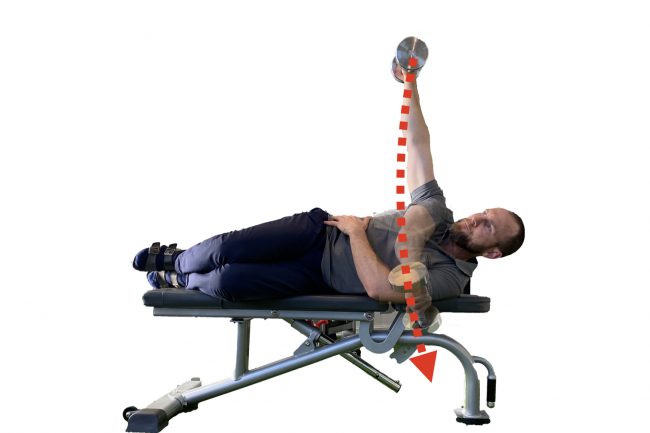
Fase 3 vil være det første virkelige steget tilbake mot idretten. Nå bør etter hvert symptomene være redusert til et minimum, ortopediske provokasjonstester gjøre lite / ikke vondt og funksjonstesting være gradvist forbedret gjennom denne fasen på to til tre uker. I denne fasen bør man hyppig reteste symptomprovokatoriske prøver, funksjonsmål og styrketester for å sikre god progresjon og samtidig støtte oppunder de psykososiale faktorene involvert i en skade hos en utøver, ved å objektivt kvantifisere bedring før tilbakevendelsen. Fortsatt vil de fleste pressøvelser gjøre vondt, og klinikerens oppgave er nå å tilpasse funksjonell trening slik at utøveren vedlikeholder styrke i en større del av bevegelsesutslaget, på tross av fortsatte symptomer. Fortsatt vil typisk pressøvelser (skulderpress og brystpress) og trekkøvelser (pull-ups) gjøre vondt. Her kan klinikeren forsøke å forskjellige utgangsstillinger og grepsvariasjoner for å modifisere symptomene. Ofte vil man kunne gjøre endringer som tillater trening mot ytterstilling uten provokasjon. Som et alternativ til pressøvelser over hodet kan man for eksempel gjøre sidehevsvarianter, som gradvis beveger seg i adduksjon og dermed progressivt belaster AC-leddet (se bilder). Fase 4 vil være en glidende overgang fra fase 3, hvor man lar klinikken og pasientens opplevelse av symptomene styre. God kommunikasjon med utøver og ikke minst øvrig støtteapparat inkl. trenere vil være essensielt i denne fasen. I mange idretter blir utøvere presset tilbake før de egentlig føler seg klare. Da vil det være nyttig å ha et reporteoir av tester / funksjonsmål som guider tilbakevendelsen til idrett, og som kan stå som «objektive markører» på lik linje med det vi kjenner som «milepæler» i korsbåndsrehabilitering. Totalt anslår man 6-8 ukers skadeopphold, men det kan ta kortere og lengre tid avhengig av skadens omfang.
Klinikeren må ikke se seg blind på den objektive graderingen i henhold til Rockwood, men heller ha et årvåkent blikk som har pasienten/utøveren i sentrum. Klinikeren må besitte et batteri av provokasjons- og funksjonstester som i stedet guider utøveren tilbake til aktivitet. Hos noen pasienter vil det kunne utvikle seg et varig funksjonsproblem relatert til skulderen og noen ytterst få bør også vurderes for operasjon av AC-leddet dersom symptomene ikke opphører. Hvilke kriterier som ligger til grunn for en ortopedisk henvisning er derimot mindre klare, men ved tydelig klinikk som vedvarer utover 12 uker på tross av adekvat rehabilitering bør følges ekstra nøye med. Videre bør klinikeren være obs på posttraumatisk osteolyse av clavikula.
REFERANSER:
- Enger, M., et al.: Shoulder injuries from birth to old age A 1-year prospective study of 3031 shoulder injuries in an urban population. Injury, 2018.
- Kaplan, L.D., et al.: Prevalence and variance of shoulder injuries in elite collegiate football players. Am J Sports Med, 2005. 33(8): p. 1142-6.
- Rockwood, C.A., Jr.: Fractures and dislocations of the shoulder. Philadelphia, PA: Lippincott; 1984. pp. 860–910., 1984.
- Gorbaty, J.D., et al.: Classifications in Brief: Rockwood Classification of Acromioclavicular Joint Separations. Clin Orthop Relat Res, 2017. 475(1): p. 283-287.
- Granville-Chapman, J., et al.: The Rockwood classification in acute acromioclavicular joint injury does not correlate with symptoms. J Orthop Surg (Hong Kong), 2018. 26(2): p. 2309499018777886.
Denne artikkelen ble først publisert i Fysioterapi i Privat Praksis, nr. 5 (2021).
OBS! Hør på podcasten vår om AC-leddsskader her