Det er ofte stor avstand mellom hvor stor effekt pasienter antar at tiltaket har, i forhold til resultatene tiltaket kan vise til vitenskapelig. Beslutningsstøtter er verktøy som skal gjøre det enklere for pasienter å ta informerte valg, ved at de presenterer objektiv, kunnskapsbasert, pasientrettet informasjon. Hvordan ser en beslutningsstøtte på skulderområdet ut?
Beslutningsstøtter (fra engelsk: patient decision aids) har som formål å presentere objektiv informasjon om fordelene og ulempene ved ulike helsetjenester. En Cochrane-gjennomgang av 105 studier med >30.000 pasienter viste at beslutningsstøtter gjorde at pasienter tok mer informerte valg om helsetjenester og hadde en mer aktiv rolle i beslutningstaking, uten negative effekter på resultater eller tilfredshet. For noen tilstander var det også mer sannsynlig at pasientene valgte mindre invasive behandlingsalternativer (1). En beslutningsstøtte har eksempelvis blitt utviklet for kneartroskopi (2), som på tross av overveldende evidens om manglende effekt fortsetter å bli brukt i stort omfang globalt (3). Det er dog for tidlig å si noe konklusivt om hvordan beslutningsstøtter påvirker pasienters atferd innenfor muskelskjeletthelse, og om det faktisk medfører bedre resultater for den enkelte pasient.
Skulderrevolusjon
På skulderområdet har det skjedd en revolusjon i måten man vurderer pasienter med smertefulle skuldre de siste tjue årene. Siden Charles Neer fremsatte ‘impingementmodellen’ i 1972 (4) har man gjennom 2000-tallet forstått at skuldersmerter ikke lenger er så enkelt og mekanisk som man en gang trodde. Dette gjenspeiles også i navngivningen som nå kanskje er mer forvirrende enn oppklarende. I litteraturen har man gradvis gått over til kalle det subakromielt smertesyndrom (5, 6), men også begreper som rotator cuff tendinopati (7, 8), rotator cuff relaterte skuldersmerter (9, 10) og uspesifikke skuldersmerter (11) har vært brukt og brukes fortsatt (12). Den mangefasetterte nomenklaturen belyser usikkerhetsmomentene rundt diagnostikken av disse plagene og kan forklare hvorfor tilnærmingen til skulderplager har vært, og er, vanskelig. Denne usikkerheten trekkes i stor grad inn i pasientmøtet, hvor informasjons- og rådgivning, prognosevurdering og valg av tiltak vil være veldig varierende fra kliniker til kliniker. Pasienten i sentrum av dette vil derfor tilbys en myriade av forskjellige forklaringer (og tiltak), som dessverre kan bidra til å øke usikkerheten. Det fremstår i 2022 tydelig at operasjon av ‘impingement’ ikke har bedre effekt enn trening (5, 6, 13, 14) eller placebokirurgi (15, 16), og det er nødvendig å stille spørsmålstegn ved modellen for å forklare skuldersmerter til pasienter. En beslutningsstøtte på skulderområdet har derfor potensiale til å kunne hjelpe pasienter (og klinikere) til å ta bedre og mer informerte valg.
Beslutningsstøtte for skuldersmerter
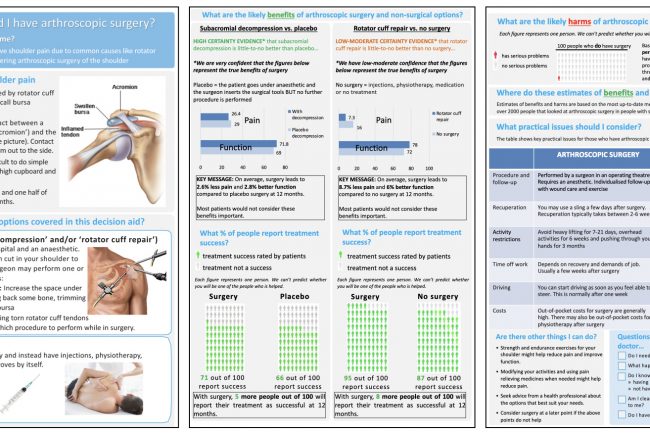
Zadro og kolleger utviklet i 2021 en beslutningsstøtte for subakromiell dekompresjon og rotatorcuff kirurgi (17). Utviklingen av beslutningsstøtten kommer etter dokumentasjon om at inngrepene gjennomføres i stor skala på verdensbasis, på tross av lite overbevisende forskning på at det er mer effektivt enn ikke-invasive terapier. Tvert i mot har tiltakene økt i omfang i takt med dokumentasjonen som tilbakeviser effekten, noe som indikerer at pasienter ikke tar informerte beslutninger i møtet med helsevesenet. Eksempelvis økte antall årlige subakromielle dekompresjoner i Australia fra 3536 I 2000 til 7455 i 2019, og rotator cuff operasjoner økte fra 6212 til 12436 i den samme perioden (17).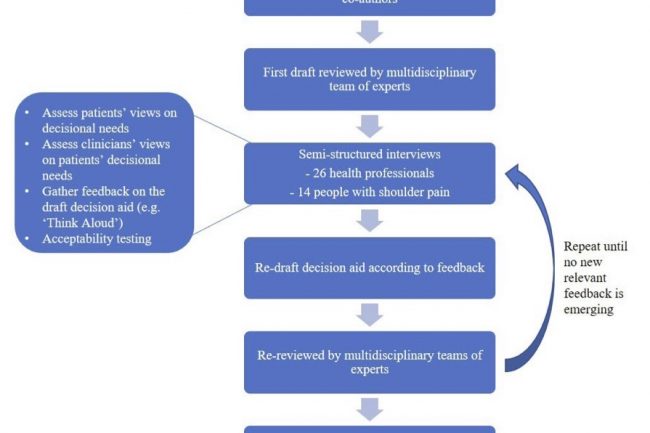
Beslutningsstøtten ble utviklet av forfatterteamet i samarbeid med klinikere og pasienter.
26 praktiserende kliniker ble rekruttert via sosiale medier, to sykehus i Sydney (Australia) og via nettverket til forfatterne. De involverte måtte se minimum fem skulderpasienter årlig. Det var ingen begrensninger på profesjon, alder, kjønn eller antall år i praksis. I tillegg ble 14 pasienter med subakromielle skuldersmerter rekruttert for å gjennomgå beslutningsstøtten. På bildet ser man hvordan arbeidsgruppen jobbet (se flowchart). De intervjuet 26 helsepersonell (11 fysioterapeuter, 7 ortopedkirurger, 4 allmennpraktiserende leger, 3 kiropraktorer og 1 osteopat) og 14 pasienter. Hensikten med intervjuene var å få feedback på beslutningsstøtten og på denne måten komme til en konsensus på utformingen av beslutningsstøtten, samtidig som man undersøkte om støtten ble ansett akseptabel og informasjonsgivende for pasienten(e).
Den endelige beslutningsstøtten er tre A4-sider med følgende underpunkter:
- Årsaker og symptomer til skuldersmerter
- Behandlingsalternativer
- Effektstørrelsen av kirurgi for hhv subakromielle smerter og rotator cuffskade sammenlignet med placebo eller ikke-kirurgisk behandling
- Risiko ved operasjon
- Hvor estimatene for effekt og risiko er hentet fra
- Hvilke praktiske implikasjoner kirurgi og ikke-kirurgisk behandling har i dagliglivet
- Andre tiltak man kan gjøre selv
- Sjekkliste for pasienten for å sikre informert avgjørelse
Kliniske refleksjoner
Funnene fra den nevnte Cochrane-gjennomgangen er lovende for bruken av beslutningsstøtter i klinisk praksis (1). Allikevel er det mange barrierer i bruken av slike generiske dokumenter, både for klinikere og pasienter. Det mest åpenbare er kanskje at pasienter er personer. Personer med egne tanker, følelser, overbevisninger og narrativer. Personer med sin egen unike smerteopplevelse, sykdomshistorie og forståelse av denne. De fleste pasienter kan ikke, og skal ikke, reduseres til variabler i et Excelark. Erfaringsmessig vil derfor mange pasienter ikke vedkjenne seg forskningsdata med grafer, søyler og diagrammer, og mange vil si at de ikke «kjenner seg igjen» i forskningsresultatene, fordi «jeg opplever det annerledes». Dette ser man også igjen under utviklingen av beslutningsstøtten hvor 75% av pasientene rapporterer at de opplever beslutningsstøtten som negativt vinklet mot kirurgi.  Dette fremstår paradoksalt, all den tid beslutningsstøtten utvikles for å redusere unødvendig kirurgi på dette området. Når man da i tillegg legger frem det beste som er å oppdrive av forskning for å understøtte sine anbefalinger, og pasientene allikevel opplever dette som villedende informasjon, så forteller det noe om utfordringene vi vil oppleve med bruken beslutningsstøtter i klinisk praksis. Selv om forskningstrenden de siste 20 årene har vist at operasjoner slettes ikke er den gullstandarden de har blitt ansett for å være, så er dette overraskende seiglivede myter i befolkningen. Muskelskjelettfaget har tatt store steg mot pasientsentrert behandling og delt beslutningstaking, men fortsatt er misoppfatningene store i befolkningen (18, 19). Overbevisningen om at smerte er lik skade er stadig et overskyggende element i forståelsen av muskelskjelettplager, og henger dessverre dårlig sammen med forskningstrenden rundt psykososiale faktorer som betydelig viktigere indikatorer for prognose og utfall. Med andre ord vil mange pasienter fortsatt være overbevist om at smertene er et direkte resultat av vevsskade, og ortopediens åpenbare rolle i korreksjon av strukturelle feil og skader vil fortsatt stå sentralt hos mange, uavhengig av forskningsmengden som peker i retning av kontekstuelle og uspesifikke effekter. Og på denne bakgrunnen kommer man til den mest åpenbare utfordringen med denne beslutningsstøtten: årsaken bak skuldersmerter.
Dette fremstår paradoksalt, all den tid beslutningsstøtten utvikles for å redusere unødvendig kirurgi på dette området. Når man da i tillegg legger frem det beste som er å oppdrive av forskning for å understøtte sine anbefalinger, og pasientene allikevel opplever dette som villedende informasjon, så forteller det noe om utfordringene vi vil oppleve med bruken beslutningsstøtter i klinisk praksis. Selv om forskningstrenden de siste 20 årene har vist at operasjoner slettes ikke er den gullstandarden de har blitt ansett for å være, så er dette overraskende seiglivede myter i befolkningen. Muskelskjelettfaget har tatt store steg mot pasientsentrert behandling og delt beslutningstaking, men fortsatt er misoppfatningene store i befolkningen (18, 19). Overbevisningen om at smerte er lik skade er stadig et overskyggende element i forståelsen av muskelskjelettplager, og henger dessverre dårlig sammen med forskningstrenden rundt psykososiale faktorer som betydelig viktigere indikatorer for prognose og utfall. Med andre ord vil mange pasienter fortsatt være overbevist om at smertene er et direkte resultat av vevsskade, og ortopediens åpenbare rolle i korreksjon av strukturelle feil og skader vil fortsatt stå sentralt hos mange, uavhengig av forskningsmengden som peker i retning av kontekstuelle og uspesifikke effekter. Og på denne bakgrunnen kommer man til den mest åpenbare utfordringen med denne beslutningsstøtten: årsaken bak skuldersmerter.
Introduksjonen i beslutningsstøtten informerer pasientene om hva som er de typiske årsakene til skuldersmerter. De peker på rotatorcuff rupturer, bursitter og impingement. Deretter skriver de direkte hvordan disse intraartikulære problemstillingene gjør det trangt i det subakromielle rommet når man løfter armen. Her gjør forfatterne et nærmest spektakulært hopp over forskningen på området, som de siste 10 årene har argumentert for å endre narrativet rundt skuldersmerter. Skal man godta premisset om at operasjonen (subakromiell dekompresjon) ikke har effekt utover placebo, så må man i samme omgang gjøre en vurdering på om modellen overhodet er riktig. For hvis den herskende helsemodellen er at skuldersmerter er grunnet impingement, og man i tillegg forsøker å insentivere pasienter vekk fra (unødvendig) kirurgi, så kan man ikke fortsette å påpeke at disse vevsforandringene er det sentrale i forståelsen rundt plagene. Dette skaper et direkte motstridende argument som umulig kan påvirke pasienters tro, overbevisning og ønske om å forsøke ikke-invasive tiltak for å lindre skuldersmertene sine. Og dermed mener jeg at forfatterne, som naturligvis har de beste intensjoner med dette arbeidet, feiler allerede i første ledd. Utvikler man en beslutningsstøtte med denne ordlyden, så gir det ikke pasientene nødvendig kunnskap og forståelse til å ta et informert valg, og i verste fall gjør dette bare vondt verre. Hvis forklaringsmodellen er feil – hvordan kan beslutningsstøtten bli riktig?
I 2021 ble èn av de aller mest diskuterte studiene på dette området omsider publisert, nemlig SExSI-studien til Mikkel Clausen (20). Studien ble omtalt i Fysioterapi i Privat Praksis, nr. 3 (2021). I kjølvannet av denne publikasjonen ble det voldsomme debatter på sosiale medier rundt styrketreningens rolle i håndteringen av subakromielle skulderplager. Noen mente at SExSI studien viste at styrketrening har liten rolle, mens andre mente at den underbygget hvorfor styrketrening var viktig. Andre igjen mente den belyste hvordan foreskrivningen av treningsterapi skaper complianceproblemer og at desto mer øvelser du gir, desto mindre er sannsynligheten for at de blir utført. Alt det ovenstående er viktige diskusjoner og gir oss spørsmål uten klare svar med den forskningen vi har i dag. Det var, for meg, allikevel fascinerende å se hvor lite diskusjon det var rundt ett av de sekundære utfallsmålene: nemlig PASS. PASS er en forkortelse for «patient acceptable symptom state», og er med andre ord et veldig enkelt «ja» og «nei» spørsmål. Ved studiens slutt, blir pasienten rett og slett spurt «er symptomene du opplever nå akseptable for deg?». Det faktum at 50% (!) av de involverte forsøkspersonene (n=200) rapporterer at de har uakseptable symptomer, uavhengig av hvilken treningsintervensjon de har fått utført, belyser hvor håpløst langt unna vi er å komme i mål med pasientsentrert behandling. Vi har altså en forskningsmengde som unisont og tydelig peker i retning av at pasienter med subakromielle skuldersmerter ikke skal opereres. Samtidig har vi overbevisende kvalitativ dokumentasjon (21, 22) som viser hvordan de fleste pasientene setter likhetstegn mellom smerten og aktuell vevsskade som bør «fikses» i skulderen. Kombinert med populasjonsdata som viser misoppfatninger rundt MR diagnostikk (18, 19) (riktignok på nakke og korsrygg), så har man her veldig klare indikatorer på hvorfor en slik beslutningsstøtte antageligvis vil ha liten effekt på den enkelte pasient. Det er viktig å understreke at beslutningsstøtter per se kan være gode og viktige verktøy både for klinikere og pasienter, men de må være fundamentert på en riktig(ere) forståelse av problemet slik det fremstår i litteraturen. I akademia har man nå beveget seg videre og vekk fra inneklemmingssyndromet som en «one size fits all» diagnose, med en bredere og dypere forståelse av at skuldersmerter oppleves unikt hos den enkelte pasient. Det vil med andre ord være mange forskjellige måter å tilnærme seg problemet, og ikke mulig å gi en oppskrift som passer til alle. Med andre ord må beslutningsstøtten også understreke dette for pasienter, slik at man gir de en forståelse for at det er en mengde faktorer de vil kunne gjøre selv uten at man behøver å endre eller fikse strukturelle «feil». Samtidig vil beslutningsstøtten være utfordrende for mange pasienter dersom det blir for stor diskrepans mellom deres forståelse og hva beslutningsstøtten sier. I dette tilfellet, vil man kunne anta at mange pasienter vil motsette seg det uspesifikke opphavet til majoriteten av skulderplager. Vi ser tydelig i de kvalitative studiene som nå foreligger at mange fortsatt vil anta at operativ behandling er det beste og mest definitive «endepunktet». Dersom beslutningsstøtten skal fungere i klinisk praksis må den på en tydelig og udiskutabel måte fremsette alternativer til pasientene som gjør at de revurderer dette tankesettet. Slik denne beslutningsstøtten fremstår i dag gjør den dessverre ikke det. Kanskje snarere tvert i mot.
REFERANSER:
- Stacey D, et al. Decision aids for people facing health treatment or screening decisions. Cochrane Database Syst Rev. 2017;4:CD001431.
- O’Connor D, et al. 85 evaluating a patient decision aid for people with degenerative knee disease considering arthroscopic surgery: protocol for a randomised controlled trial. . BMJ Evid Based Med 2019(24:A48–A.).
- Siemieniuk RAC, et al. Arthroscopic surgery for degenerative knee arthritis and meniscal tears: a clinical practice guideline. BMJ. 2017;357:j1982.
- Neer CS, 2nd. Anterior acromioplasty for the chronic impingement syndrome in the shoulder: a preliminary report. J Bone Joint Surg Am. 1972;54(1):41-50.
- Lahdeoja T, et al. Subacromial decompression surgery for adults with shoulder pain: a systematic review with meta-analysis. Br J Sports Med. 2019.
- Vandvik PO, et al. Subacromial decompression surgery for adults with shoulder pain: a clinical practice guideline. BMJ. 2019;364:l294.
- Ketola S, et al. Arthroscopic decompression not recommended in the treatment of rotator cuff tendinopathy: a final review of a randomised controlled trial at a minimum follow-up of ten years. Bone Joint J. 2017;99-B(6):799-805.
- Littlewood C, et al. Epidemiology of Rotator Cuff Tendinopathy: A Systematic Review. Shoulder & Elbow. 2017;5(4):256-65.
- Littlewood C, et al. Physiotherapists’ recommendations for examination and treatment of rotator cuff related shoulder pain: A consensus exercise. Physiotherapy Practice and Research. 2019;40(2):87-94.
- Lewis J. Rotator cuff related shoulder pain: Assessment, management and uncertainties. Manual Therapy. 2016.
- Ristori D, et al. Towards an integrated clinical framework for patient with shoulder pain. Arch Physiother. 2018;8:7.
- Cools AM, Michener LA. Shoulder pain: can one label satisfy everyone and everything? Br J Sports Med. 2017;51(5):416-7.
- Khan M, et al. Surgery for shoulder impingement: a systematic review and meta-analysis of controlled clinical trials. CMAJ Open. 2019;7(1):E149-E58.
- Nazari G, et al. The effectiveness of surgical vs conservative interventions on pain and function in patients with shoulder impingement syndrome. A systematic review and meta-analysis. PLoS One. 2019;14(5):e0216961.
- Paavola M, et al. Subacromial decompression versus diagnostic arthroscopy for shoulder impingement: randomised, placebo surgery controlled clinical trial. BMJ. 2018;362:k2860.
- Beard D. Arthroscopic subacromial decompression for subacromial shoulder pain (CSAW): a multicentre, pragmatic, parallel group, placebo-controlled, three-group, randomised surgical trial. The Lancet. 2017.
- Zadro J, et al. Development of a patient decision aid on subacromial decompression surgery and rotator cuff repair surgery: an international mixed-methods study. BMJ Open. 2021;11(8):e054032.
- Franz EW, et al. Patient misconceptions concerning lumbar spondylosis diagnosis and treatment. J Neurosurg Spine. 2015;22(5):496-502.
- Weber C, et al. Patients’ beliefs about diagnosis and treatment of cervical spondylosis with radiculopathy. Acta Neurochir (Wien). 2017.
- Clausen MB, et al. Effectiveness of Adding a Large Dose of Shoulder Strengthening to Current Nonoperative Care for Subacromial Impingement: A Pragmatic, Double-Blind Randomized Controlled Trial (SExSI Trial). Am J Sports Med. 2021:3635465211016008.
- Cuff A, Littlewood C. Subacromial impingement syndrome – What does this mean to and for the patient? A qualitative study. Musculoskeletal Science and Practice. 2018;33:24-8.
- Malliaras P, et al. ‘Physio’s not going to repair a torn tendon’: patient decision-making related to surgery for rotator cuff related shoulder pain. Disabil Rehabil. 2021:1-8.